El ictus es la quinta causa de muerte en Estados Unidos y una de las principales causas de discapacidad en la edad adulta. Cada año sufren un ictus unas 800.000 personas en Estados Unidos. Un estadounidense muere de ictus, de media, cada 4 minutos. [De: stroke facts]
Un ictus se produce cuando se bloquea el flujo de sangre rica en oxígeno a una parte del cerebro. Sin oxígeno, las células cerebrales empiezan a morir al cabo de unos minutos. Una hemorragia cerebral repentina también puede provocar un ictus si daña las células cerebrales.
Si las células cerebrales mueren o se dañan a causa de un ictus, se producen síntomas en las partes del cuerpo que estas células cerebrales controlan. Algunos ejemplos de síntomas de ictus son debilidad repentina, parálisis o entumecimiento de cara, brazos o piernas (la parálisis es una incapacidad para moverse), dificultad para hablar o entender el habla y problemas de visión.
Un ictus es una enfermedad grave que requiere atención urgente. Un ictus puede causar daños cerebrales duraderos, discapacidad a largo plazo o incluso la muerte.
Si cree que usted u otra persona está sufriendo un ictus, llame al 9-1-1 inmediatamente. No conduzca hasta el hospital ni deje que otra persona le lleve. Llame a una ambulancia para que el personal médico pueda comenzar el tratamiento vital de camino a urgencias. Durante un ictus, cada minuto cuenta.
Visión general
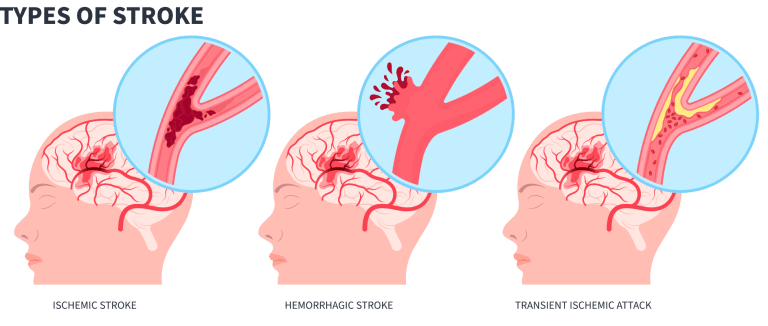
Los dos tipos principales de ictus son el isquémico y el hemorrágico. El isquémico es el más frecuente.
Un ictus isquémico se produce cuando se obstruye una arteria que suministra sangre rica en oxígeno al cerebro. Los coágulos de sangre suelen causar las obstrucciones que conducen a los accidentes cerebrovasculares isquémicos.
Un ictus hemorrágico se produce cuando una arteria del cerebro pierde sangre o se rompe (se abre). La presión de la sangre derramada daña las células cerebrales. La hipertensión arterial y los aneurismas son ejemplos de afecciones que pueden causar ictus hemorrágicos. (Los aneurismas son abultamientos en forma de globo en una arteria que pueden estirarse y reventar).
Otra afección similar a un ictus es el accidente isquémico transitorio, también llamado AIT o "miniictus". Un AIT se produce cuando el flujo sanguíneo a una parte del cerebro se bloquea sólo durante un breve espacio de tiempo. Por tanto, el daño a las células cerebrales no es permanente (duradero).
Al igual que los accidentes cerebrovasculares isquémicos, los AIT suelen estar causados por coágulos sanguíneos. Aunque los AIT no son accidentes cerebrovasculares propiamente dichos, aumentan considerablemente el riesgo de sufrirlos. Si sufre un AIT, es importante que su médico averigüe la causa para que pueda tomar medidas para prevenir un ictus.
Tanto los accidentes cerebrovasculares como los AIT requieren atención urgente.
Outlook
El ictus es una de las principales causas de muerte en Estados Unidos. Hay muchos factores que pueden aumentar el riesgo de sufrir un ictus. Hable con su médico sobre cómo puede controlar estos factores de riesgo y ayudar a prevenir un ictus.
Si sufre un ictus, el tratamiento inmediato puede reducir los daños cerebrales y ayudarle a evitar discapacidades duraderas. El tratamiento precoz también puede ayudar a prevenir otro ictus.
Los investigadores siguen estudiando las causas y los factores de riesgo del ictus. También están encontrando nuevos y mejores tratamientos y nuevas formas de ayudar al cerebro a repararse tras un ictus.
Fuente: Institutos Nacionales de Salud
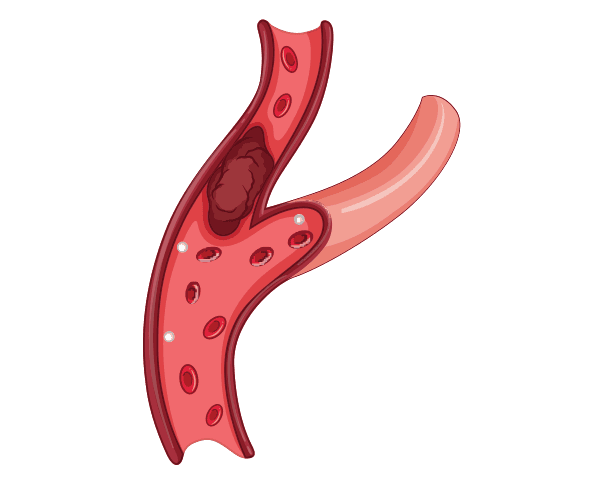
Un ictus isquémico se produce cuando se obstruye una arteria que suministra sangre rica en oxígeno al cerebro. Los coágulos de sangre suelen causar las obstrucciones que conducen a los accidentes cerebrovasculares isquémicos.
Los dos tipos de ictus isquémico son el trombótico y el embólico. En un ictus trombótico, se forma un coágulo de sangre (trombo) en una arteria que suministra sangre al cerebro.
En un ictus embólico, un coágulo de sangre u otra sustancia (como la placa, un material graso) se desplaza por el torrente sanguíneo hasta una arteria del cerebro. (Un coágulo de sangre o un trozo de placa que se desplaza por el torrente sanguíneo se denomina émbolo).
En ambos tipos de ictus isquémico, el coágulo sanguíneo o la placa bloquean el flujo de sangre rica en oxígeno a una parte del cerebro.

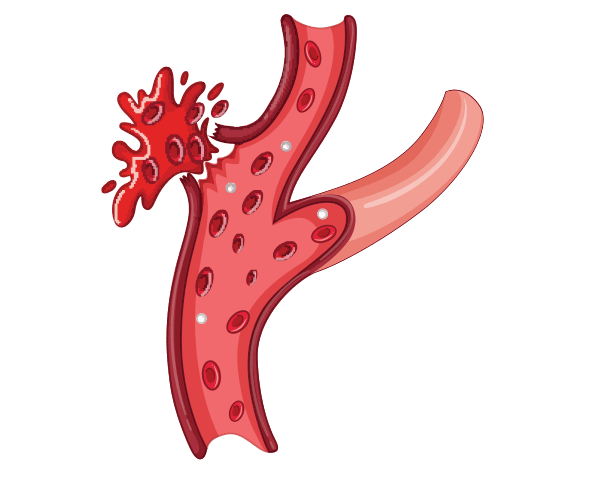

Un ictus hemorrágico se produce cuando una arteria del cerebro pierde sangre o se rompe (se abre). La presión de la sangre derramada daña las células cerebrales.
Los dos tipos de ictus hemorrágico son el intracerebral y el subaracnoideo. En una hemorragia intracerebral, un vaso sanguíneo del interior del cerebro pierde sangre o se rompe.
En una hemorragia subaracnoidea, un vaso sanguíneo de la superficie del cerebro pierde sangre o se rompe. Cuando esto ocurre, la hemorragia se produce entre las capas interna y media de las membranas que recubren el cerebro.
En ambos tipos de ictus hemorrágico, la fuga de sangre provoca la inflamación del cerebro y el aumento de la presión en el cráneo. La inflamación y la presión dañan las células y los tejidos cerebrales.
Fuente: Institutos Nacionales de Salud
Un accidente isquémico transitorio a veces se denomina AIT o mini-ictus. Un AIT presenta los mismos síntomas que un ictus y aumenta el riesgo de sufrirlo.
Fuente: Institutos Nacionales de Salud
Ictus isquémico y accidente isquémico transitorio
Un ictus isquémico o accidente isquémico transitorio (AIT) se produce cuando se obstruye una arteria que suministra sangre rica en oxígeno al cerebro. Muchas enfermedades pueden aumentar el riesgo de ictus isquémico o AIT.
Por ejemplo, la aterosclerosis es una enfermedad en la que una sustancia grasa llamada placa se acumula en las paredes internas de las arterias. La placa endurece y estrecha las arterias, lo que limita el flujo de sangre a los tejidos y órganos (como el corazón y el cerebro).

La placa de una arteria puede agrietarse o romperse (abrirse). Las plaquetas, que son fragmentos celulares en forma de disco, se adhieren al lugar de la lesión de la placa y se agrupan para formar coágulos sanguíneos. Estos coágulos pueden obstruir parcial o totalmente una arteria.
La placa puede acumularse en cualquier arteria del cuerpo, incluidas las del corazón, el cerebro y el cuello. Las dos arterias principales de cada lado del cuello se denominan carótidas. Estas arterias suministran sangre rica en oxígeno al cerebro, la cara, el cuero cabelludo y el cuello.
Cuando la placa se acumula en las arterias carótidas, la enfermedad se denomina arteriopatía carotídea. La enfermedad de las arterias carótidas es la causa de muchos de los accidentes cerebrovasculares isquémicos y AIT que se producen en Estados Unidos.
También puede producirse un ictus embólico (un tipo de ictus isquémico) o un AIT si un coágulo de sangre o un trozo de placa se desprende de la pared de una arteria. El coágulo o la placa pueden desplazarse por el torrente sanguíneo y atascarse en una de las arterias cerebrales. Esto detiene el flujo sanguíneo a través de la arteria y daña las células cerebrales.
Las afecciones cardiacas y los trastornos sanguíneos también pueden causar coágulos de sangre que pueden provocar un ictus o un AIT. Por ejemplo, la fibrilación auricular es una causa frecuente de ictus embólico.
En la FA, las cavidades superiores del corazón se contraen de forma muy rápida e irregular. Como consecuencia, parte de la sangre se acumula en el corazón. Esta acumulación aumenta el riesgo de formación de coágulos en las cavidades cardíacas.
También puede producirse un ictus isquémico o un AIT debido a lesiones causadas por la aterosclerosis. Estas lesiones pueden formarse en las pequeñas arterias del cerebro y bloquear el flujo sanguíneo cerebral.
Accidente cerebrovascular hemorrágico
Una hemorragia cerebral repentina puede causar un ictus hemorrágico. La hemorragia provoca la inflamación del cerebro y el aumento de la presión en el cráneo. La hinchazón y la presión dañan las células y los tejidos cerebrales.
La hipertensión arterial, los aneurismas y las malformaciones arteriovenosas son ejemplos de afecciones que pueden provocar un ictus hemorrágico.
"La presión arterial es la fuerza que ejerce la sangre contra las paredes de las arterias cuando el corazón la bombea. Si la tensión arterial aumenta y se mantiene alta a lo largo del tiempo, puede dañar el organismo de muchas maneras.
Los aneurismas son abultamientos en forma de globo en una arteria que pueden estirarse y reventar. Las MAV son marañas de arterias y venas defectuosas que pueden romperse dentro del cerebro. La hipertensión arterial puede aumentar el riesgo de ictus hemorrágico en personas con aneurismas o MAV.
Fuente: Institutos Nacionales de Salud
Ciertos rasgos, afecciones y hábitos pueden aumentar el riesgo de sufrir un ictus o un accidente isquémico transitorio (AIT). Estos rasgos, afecciones y hábitos se conocen como factores de riesgo. Cuantos más factores de riesgo tenga, más probabilidades tendrá de sufrir un ictus. Puede tratar o controlar algunos factores de riesgo, como la hipertensión arterial y el tabaquismo. Otros factores de riesgo, como la edad y el sexo, no se pueden controlar.
Los principales factores de riesgo de ictus son
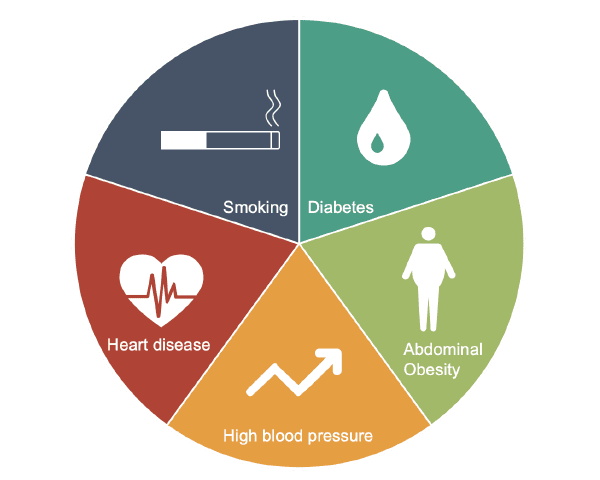
Otros factores de riesgo de ictus, muchos de los cuales usted puede controlar, son:
Seguir un estilo de vida saludable puede reducir el riesgo de ictus. Algunas personas también pueden necesitar tomar medicamentos para reducir el riesgo.
A veces pueden producirse accidentes cerebrovasculares en personas que no tienen ningún factor de riesgo conocido.
Fuente: Institutos Nacionales de Salud
Los signos y síntomas de un ictus suelen desarrollarse con rapidez. Sin embargo, pueden desarrollarse a lo largo de horas o incluso días.
El tipo de síntomas depende del tipo de ictus y de la zona del cerebro afectada. La duración y gravedad de los síntomas varían de una persona a otra.
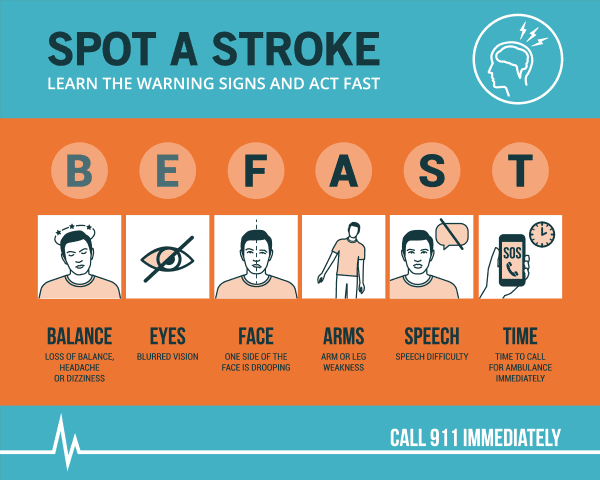
Los signos y síntomas de un ictus pueden incluir:
Un accidente isquémico transitorio (AIT) presenta los mismos signos y síntomas que un ictus. Sin embargo, los síntomas del AIT suelen durar menos de 1-2 horas (aunque pueden durar hasta 24 horas). Un AIT puede ocurrir sólo una vez en la vida de una persona o más a menudo.
Al principio, puede que no sea posible saber si alguien está sufriendo un AIT o un ictus. Todos los síntomas similares a un ictus requieren atención médica.
Si cree que usted u otra persona está sufriendo un AIT o un ictus, llame al 9-1-1 inmediatamente. No conduzca hasta el hospital ni deje que otra persona le lleve. Llame a una ambulancia para que el personal médico pueda empezar el tratamiento vital de camino a urgencias. Durante un ictus, cada minuto cuenta.
Complicaciones del ictus
Después de haber sufrido un ictus, puede desarrollar otras complicaciones, como:
Adicionales: Síntomas y signos de advertencia de un ictus
Fuente: Institutos Nacionales de Salud
Su médico le diagnosticará un ictus basándose en sus signos y síntomas, su historial médico, un examen físico y los resultados de las pruebas.
Su médico querrá averiguar el tipo de ictus que ha sufrido, su causa, la parte del cerebro afectada y si tiene hemorragias cerebrales.
Si su médico cree que ha sufrido un accidente isquémico transitorio (AIT), buscará su causa para ayudarle a prevenir un futuro ictus.
Historial médico y examen físico
Su médico le preguntará a usted o a un familiar sobre los factores de riesgo de sufrir un ictus. Algunos ejemplos de factores de riesgo son la hipertensión arterial, el tabaquismo, las cardiopatías y los antecedentes personales o familiares de ictus. Su médico también le preguntará sobre sus signos y síntomas y cuándo empezaron.
Durante la exploración física, el médico comprobará su agudeza mental y su coordinación y equilibrio. Comprobará si tiene entumecimiento o debilidad en la cara, brazos y piernas, confusión y problemas para hablar y ver con claridad.
Su médico buscará signos de enfermedad de las arterias carótidas, una causa frecuente de ictus isquémico. Le auscultará las arterias carótidas con un estetoscopio. Un sonido silbante denominado soplo (broo-E) puede indicar una alteración o reducción del flujo sanguíneo debido a la acumulación de placa en las arterias carótidas.
Pruebas diagnósticas y procedimientos
Su médico puede recomendarle una o varias de las siguientes pruebas para diagnosticar un ictus o un AIT.
Tomografía computarizada cerebral
La tomografía computarizada cerebral es una prueba indolora que utiliza rayos X para obtener imágenes claras y detalladas del cerebro. Esta prueba suele realizarse justo después de sospechar un ictus.
Un TAC cerebral puede mostrar hemorragias en el cerebro o daños en las células cerebrales a causa de un ictus. La prueba también puede mostrar otras afecciones cerebrales que pueden estar causando sus síntomas.
Resonancia magnética
La resonancia magnética (RM) utiliza imanes y ondas de radio para crear imágenes de los órganos y estructuras del cuerpo. Esta prueba puede detectar cambios en el tejido cerebral y daños en las células cerebrales provocados por un ictus.
Para diagnosticar un ictus puede utilizarse una resonancia magnética en lugar de un TAC o además de éste.
Arteriograma por tomografía computarizada y arteriograma por resonancia magnética
La arteriografía por tomografía computarizada (ATC) y la arteriografía por resonancia magnética (ARM) pueden mostrar los grandes vasos sanguíneos del cerebro. Estas pruebas pueden proporcionar al médico más información sobre la localización de un coágulo sanguíneo y el flujo de sangre a través del cerebro.
Ecografía carotídea
La ecografía carotídea es una prueba indolora e inocua que utiliza ondas sonoras para crear imágenes del interior de las arterias carótidas. Estas arterias suministran sangre rica en oxígeno al cerebro.
La ecografía carotídea muestra si la placa ha estrechado u obstruido las arterias carótidas.
Su ecografía carotídea puede incluir una ecografía Doppler. La ecografía Doppler es una prueba especial que muestra la velocidad y dirección de la sangre que circula por los vasos sanguíneos.
Angiografía carotídea
La angiografía carotídea es una prueba que utiliza un colorante y rayos X especiales para mostrar el interior de las arterias carótidas.
Para esta prueba, se introduce un pequeño tubo llamado catéter en una arteria, normalmente en la ingle (parte superior del muslo). A continuación, el tubo se desplaza hasta una de las arterias carótidas.
El médico inyectará una sustancia (denominada medio de contraste) en la arteria carótida. El colorante ayuda a hacer visible la arteria en las radiografías.
Pruebas cardíacas
Electrocardiograma
El electrocardiograma es una prueba sencilla e indolora que registra la actividad eléctrica del corazón. La prueba muestra la velocidad a la que late el corazón y su ritmo (constante o irregular). El electrocardiograma también registra la intensidad y el ritmo de las señales eléctricas a medida que pasan por cada parte del corazón.
Un electrocardiograma puede ayudar a detectar problemas cardiacos que pueden haber provocado un ictus. Por ejemplo, la prueba puede ayudar a diagnosticar fibrilación auricular o un infarto previo.
Ecocardiografía
La ecocardiografía (EK-o-kar-de-OG-ra-fee), o eco, es una prueba indolora que utiliza ondas sonoras para crear imágenes de su corazón.
La prueba proporciona información sobre el tamaño y la forma del corazón y sobre el funcionamiento de sus cavidades y válvulas.
La eco puede detectar posibles coágulos sanguíneos en el interior del corazón y problemas en la aorta. La aorta es la arteria principal que transporta la sangre rica en oxígeno desde el corazón a todas las partes del cuerpo.
Análisis de sangre
Su médico también puede utilizar análisis de sangre para ayudar a diagnosticar un ictus.
Un análisis de glucosa en sangre mide la cantidad de glucosa (azúcar) en la sangre. Los niveles bajos de glucosa en sangre pueden causar síntomas similares a los de un ictus.
El recuento de plaquetas mide el número de plaquetas en la sangre. Las plaquetas son fragmentos celulares que ayudan a la coagulación de la sangre. Un nivel anormal de plaquetas puede ser signo de un trastorno hemorrágico (coagulación insuficiente) o de un trastorno trombótico (coagulación excesiva).
Su médico también puede recomendarle análisis de sangre para medir el tiempo que tarda su sangre en coagularse. Hay dos pruebas que pueden utilizarse: la PT y la PTT. Estas pruebas muestran si su sangre coagula con normalidad.
Fuente: Institutos Nacionales de Salud
El tratamiento de un ictus depende de si es isquémico o hemorrágico. El tratamiento de un accidente isquémico transitorio (AIT) depende de su causa, del tiempo transcurrido desde el inicio de los síntomas y de si padece otras enfermedades.
Los accidentes cerebrovasculares y los AIT son urgencias médicas. Si tiene síntomas de ictus, llame al 9-1-1 inmediatamente. No conduzca hasta el hospital ni deje que otra persona le lleve. Llame a una ambulancia para que el personal médico pueda comenzar el tratamiento vital de camino a urgencias. Durante un ictus, cada minuto cuenta.
Una vez que reciba el tratamiento inicial, su médico intentará tratar los factores de riesgo de ictus y prevenir las complicaciones.
Tratamiento del ictus isquémico y del accidente isquémico transitorio
Un ictus isquémico o un AIT se producen cuando se obstruye una arteria que suministra sangre rica en oxígeno al cerebro. A menudo, los coágulos sanguíneos causan las obstrucciones que provocan los accidentes cerebrovasculares isquémicos y los AIT.
El tratamiento de un ictus isquémico o un AIT puede incluir medicamentos y procedimientos médicos.
Medicamentos
Un medicamento llamado activador tisular del plasminógeno (tPA) puede romper los coágulos sanguíneos de las arterias del cerebro. El médico le inyectará tPA en una vena del brazo. Para que funcione, este medicamento debe administrarse en las 4 horas siguientes al inicio de los síntomas. Lo ideal es administrarlo lo antes posible.
Si, por razones médicas, su médico no puede administrarle tPA, puede recibir un antiagregante plaquetario. Por ejemplo, puede administrarse aspirina en las 48 horas siguientes al ictus. Los antiagregantes plaquetarios impiden que las plaquetas se aglutinen y formen coágulos.
Su médico también puede recetarle anticoagulantes o "diluyentes de la sangre". Estos medicamentos pueden impedir que los coágulos aumenten de tamaño y que se formen nuevos coágulos.
Procedimientos médicos
Si padece una enfermedad de la arteria carótida, su médico puede recomendarle una endarterectomía carotídea o una intervención coronaria percutánea de la arteria carótida, a veces denominada angioplastia. Ambos procedimientos abren las arterias carótidas obstruidas.
Los investigadores están probando otros tratamientos del ictus isquémico, como la trombólisis intraarterial y la eliminación mecánica de coágulos en la isquemia cerebral.
En la trombólisis intraarterial, se introduce en la ingle (parte superior del muslo) un tubo largo y flexible denominado catéter, que llega hasta las diminutas arterias del cerebro. A través de este catéter, el médico puede administrar un medicamento para disolver un coágulo de sangre en el cerebro.
MERCI es un dispositivo que puede eliminar coágulos sanguíneos de una arteria. Durante el procedimiento, se introduce un catéter a través de la arteria carótida hasta la arteria afectada del cerebro. A continuación se utiliza el dispositivo para extraer el coágulo a través del catéter.
Tratamiento del ictus hemorrágico
Un ictus hemorrágico se produce cuando una arteria del cerebro pierde sangre o se rompe (se abre). Los primeros pasos para tratar un ictus hemorrágico son averiguar la causa de la hemorragia cerebral y controlarla.
A diferencia de los ictus isquémicos, los hemorrágicos no se tratan con antiagregantes plaquetarios ni anticoagulantes. Esto se debe a que estos medicamentos pueden empeorar la hemorragia.
Si está tomando antiagregantes plaquetarios o anticoagulantes y sufre un ictus hemorrágico, le retirarán el medicamento.
Si la causa de la hemorragia cerebral es la hipertensión arterial, el médico puede recetarle medicamentos para reducirla. Esto puede ayudar a prevenir nuevas hemorragias.
La cirugía también puede ser necesaria para tratar un ictus hemorrágico. Los tipos de intervención quirúrgica son el clipaje de aneurismas, la embolización con espirales y la reparación de malformaciones arteriovenosas.
Clipaje de aneurisma y embolización con coil
Si la causa del ictus es un aneurisma (una protuberancia en forma de globo en una arteria), el médico puede recomendar el clipaje del aneurisma o la embolización con espirales.
El clipaje del aneurisma se realiza para bloquear el aneurisma de los vasos sanguíneos del cerebro. Esta intervención ayuda a evitar que el aneurisma siga filtrando sangre. También puede ayudar a evitar que el aneurisma vuelva a estallar.
Durante la intervención, un cirujano hará una incisión (corte) en el cerebro y colocará una pinza diminuta en la base del aneurisma. Le administrarán medicamentos para dormir durante la intervención. Tras la intervención, deberá permanecer en la unidad de cuidados intensivos del hospital durante unos días.
La embolización con coil es un procedimiento menos complejo para tratar un aneurisma. El cirujano introduce un tubo, denominado catéter, en una arteria de la ingle. El cirujano llevará el tubo hasta la zona del aneurisma.
A continuación, se introduce una pequeña bobina en el aneurisma a través del tubo. La espiral formará un coágulo de sangre que bloqueará el flujo sanguíneo a través del aneurisma y evitará que vuelva a reventar.
La embolización con coil se realiza en un hospital. Te darán medicamentos para que duermas durante la intervención.
Reparación de malformaciones arteriovenosas
Si la causa del ictus es una malformación arteriovenosa, el médico puede recomendar la reparación de la malformación. (Una MAV es una maraña de arterias y venas defectuosas que pueden romperse dentro del cerebro). La reparación de la MAV ayuda a prevenir nuevas hemorragias cerebrales.
Los médicos utilizan varios métodos para reparar las MAV. Estos métodos incluyen:
Cirugía para extirpar la MAV
Inyección de una sustancia en los vasos sanguíneos de la MAV para bloquear el flujo sanguíneo
Uso de radiación para reducir el tamaño de los vasos sanguíneos de la MAV.

Tratamiento de los factores de riesgo del ictus
Tras el tratamiento inicial de un ictus o un AIT, su médico tratará sus factores de riesgo. Puede recomendarle cambios en su estilo de vida que le ayuden a controlar los factores de riesgo.
Los cambios en el estilo de vida pueden incluir dejar de fumar, seguir una dieta sana, mantener un peso saludable y ser físicamente activo.
Si los cambios en el estilo de vida no son suficientes, es posible que necesite medicamentos para controlar los factores de riesgo.
Seguir una dieta sana
Una dieta sana es una parte importante de un estilo de vida saludable. Elige frutas, verduras y cereales variados; la mitad de los cereales deben proceder de productos integrales.
Elija alimentos bajos en grasas saturadas, grasas trans y colesterol. Las opciones saludables incluyen carnes magras, aves sin piel, pescado, legumbres y leche y productos lácteos descremados o bajos en grasa.
Elija y prepare alimentos con poco sodio (sal). Un exceso de sal puede aumentar el riesgo de hipertensión. Los estudios demuestran que seguir el plan de alimentación Enfoques Dietéticos para Detener la Hipertensión (DASH) puede reducir la tensión arterial.
Elija alimentos y bebidas con bajo contenido en azúcares añadidos. Si tomas bebidas alcohólicas, hazlo con moderación.
Si desea más información sobre cómo seguir una dieta saludable, visite el sitio web "Aim for a Healthy Weight" del NHLBI, "Su guía para un corazón sano" y "Su guía para reducir la tensión arterial con DASH". Todos estos recursos proporcionan información general sobre alimentación saludable.
Dejar de fumar
Si fuma o consume tabaco, deje de hacerlo. Fumar puede dañar los vasos sanguíneos y aumentar el riesgo de ictus y otros problemas de salud. Hable con su médico sobre los programas y productos que pueden ayudarle a dejar de fumar. Además, intente evitar el humo de segunda mano. El humo ajeno también puede dañar los vasos sanguíneos.
Si desea más información sobre cómo dejar de fumar, consulte el artículo de Health Topics "Fumar y su corazón" y "Su guía para un corazón sano" del Instituto Nacional del Corazón, los Pulmones y la Sangre (NHLBI). Aunque estos recursos se centran en la salud del corazón, incluyen información general sobre cómo dejar de fumar.
El Departamento de Salud y Servicios Humanos de EE.UU. (HHS) también tiene información sobre cómo dejar de fumar.
Mantener un peso saludable
Mantener un peso saludable puede reducir el riesgo de ictus. Un objetivo general es un índice de masa corporal (IMC) inferior a 25.
El IMC mide su peso en relación con su estatura y proporciona una estimación de su grasa corporal total. Puede medir su IMC utilizando la calculadora en línea del NHLBI (icono de enlace externo) o puede hacerlo su proveedor de atención sanitaria.
Un IMC entre 25 y 29,9 se considera sobrepeso. Un IMC de 30 o más se considera obesidad. Un IMC inferior a 25 es el objetivo para prevenir un ictus.
Si desea más información sobre cómo perder peso y mantenerlo, consulte el artículo sobre sobrepeso y obesidad de TEMAS DE SALUD.
Mantenerse físicamente activo
La actividad física regular puede ayudar a controlar muchos factores de riesgo de ictus, como la hipertensión arterial, los niveles de colesterol poco saludables y el exceso de peso.
Hable con su médico antes de empezar un nuevo plan de ejercicio. Pregúntele cuánto y qué tipo de actividad física es segura para usted.
Las personas obtienen beneficios para la salud con tan sólo 60 minutos de actividad aeróbica de intensidad moderada a la semana. Cuanto más activo seas, más beneficios obtendrás.
Para obtener más información sobre la actividad física, consulte las "Pautas de actividad física para estadounidenses de 2008" del HHS, el icono externo del artículo de HEALTH TOPICS La actividad física y su corazón, y "Su guía sobre la actividad física y su corazón" del NHLBI.
Aunque el artículo TEMAS DE SALUD y el folleto "Su guía" se centran en la salud cardiaca, incluyen información aplicable a la salud y el bienestar generales.
Adicional: Tratamiento del ictus
Fuente: Institutos Nacionales de Salud
Tomar medidas para controlar sus factores de riesgo puede ayudarle a prevenir o retrasar un ictus. Si ya ha sufrido un ictus, estas medidas pueden ayudarle a prevenir otro.
Para más información sobre cambios saludables en el estilo de vida, vaya a "¿Cómo se trata un ictus?". Si los cambios en el estilo de vida no son suficientes, es posible que también necesite medicamentos para controlar los factores de riesgo de ictus. Tome todos los medicamentos que le recete su médico.
Si ha sufrido un accidente isquémico transitorio (AIT), no lo ignore. Es importante que tu médico averigüe la causa del AIT para que puedas tomar medidas para prevenir un ictus.
Adicional: Comprender el riesgo de ictus
Fuente: Institutos Nacionales de Salud
El tiempo que se tarda en recuperarse de un ictus varía: puede llevar semanas, meses o incluso años. Algunas personas se recuperan totalmente, mientras que otras sufren discapacidades a largo plazo o de por vida.
Los cuidados continuos, la rehabilitación y el apoyo emocional pueden ayudarle a recuperarse e incluso a prevenir otro ictus.
Si ha sufrido un ictus, corre el riesgo de sufrir otro. Conozca las señales de advertencia de un ictus y un accidente isquémico transitorio (AIT) y qué hacer si se producen. Llame al 9-1-1 en cuanto aparezcan los síntomas.
No conduzca hasta el hospital ni deje que otra persona le lleve. Llame a una ambulancia para que el personal médico pueda iniciar el tratamiento vital de camino a urgencias. Durante un ictus, cada minuto cuenta.
Atención continuada
Los cambios en el estilo de vida pueden ayudarle a recuperarse de un ictus y a prevenir otro. Algunos ejemplos de estos cambios son dejar de fumar, seguir una dieta sana, mantener un peso saludable y realizar actividad física. Hable con su médico sobre los tipos y las cantidades de actividad física que son seguros para usted.
Su médico también puede recetarle medicamentos para ayudarle a recuperarse de un ictus o para controlar los factores de riesgo de ictus. Tome todos los medicamentos que le recete su médico.
Si ha sufrido un ictus isquémico, es posible que tenga que tomar anticoagulantes. Estos medicamentos evitan que los coágulos aumenten de tamaño e impiden que se formen nuevos coágulos. Es probable que tenga que hacerse análisis de sangre rutinarios para comprobar la eficacia de estos medicamentos.
El efecto secundario más frecuente de los anticoagulantes es la hemorragia. Esto ocurre si el medicamento diluye demasiado la sangre. Este efecto secundario puede poner en peligro su vida. Las hemorragias pueden producirse en el interior de las cavidades corporales (hemorragias internas) o en la superficie de la piel (hemorragias externas).
Conozca los signos de advertencia de una hemorragia para poder obtener ayuda de inmediato. Entre ellos están:
Una hemorragia abundante tras una caída o lesión, o la aparición de hematomas o hemorragias con facilidad, también pueden significar que su sangre es demasiado débil. Llame inmediatamente a su médico si presenta alguno de estos síntomas. Si tiene una hemorragia grave, llame al 9-1-1.
Hable con su médico sobre la frecuencia con la que debe programar visitas o pruebas de seguimiento. Estas visitas y pruebas pueden ayudar a su médico a controlar sus factores de riesgo de ictus y a ajustar su tratamiento según sea necesario.
Rehabilitación
Tras un ictus, es posible que necesite rehabilitación para recuperarse. La rehabilitación puede incluir trabajar con logopedas, fisioterapeutas y terapeutas ocupacionales.
Lenguaje, habla y memoria
Es posible que tenga problemas para comunicarse después de un ictus. Puede que no sea capaz de encontrar las palabras adecuadas, articular frases completas o unir palabras de forma que tengan sentido. También puede tener problemas de memoria y para pensar con claridad. Estos problemas pueden ser muy frustrantes.
Los logopedas pueden ayudarle a aprender a comunicarse de nuevo y a mejorar su memoria.
Problemas musculares y nerviosos
Un ictus puede afectar sólo a un lado del cuerpo o a parte de él. Puede causar parálisis (incapacidad para moverse) o debilidad muscular, con el consiguiente riesgo de caídas.
Los fisioterapeutas y terapeutas ocupacionales pueden ayudarle a fortalecer y estirar los músculos. También pueden ayudarte a volver a aprender a realizar actividades cotidianas como vestirte, comer y bañarte.
Problemas de vejiga e intestino
Un ictus puede afectar a los músculos y nervios que controlan la vejiga y los intestinos. Puede tener la sensación de tener que orinar a menudo, aunque la vejiga no esté llena. Es posible que no puedas ir al baño a tiempo. Los medicamentos y un especialista en vejiga o intestinos pueden ayudar con estos problemas.
Problemas para tragar y comer
Puede tener problemas para tragar después de un ictus. Los signos de este problema son toser o atragantarse al comer o toser la comida después de comer.
Un logopeda puede ayudarle con estos problemas. Puede sugerirte cambios en la dieta, como comer purés o beber líquidos espesos.
Cuestiones emocionales y apoyo
Tras un ictus, es posible que experimente cambios en su comportamiento o su juicio. Por ejemplo, su estado de ánimo puede cambiar rápidamente. Debido a estos y otros cambios, puede sentirse asustado, ansioso y deprimido. Recuperarse de un ictus puede ser lento y frustrante.
Hable de cómo se siente con su equipo sanitario. Hablar con un consejero profesional también puede ayudar. Si estás muy deprimido, el médico puede recomendarte medicamentos u otros tratamientos que mejoren tu calidad de vida.
Unirse a un grupo de apoyo a pacientes puede ayudarle a adaptarse a la vida después de un ictus. Podrá ver cómo otras personas han sobrellevado accidentes cerebrovasculares. Hable con su médico sobre los grupos de apoyo locales o consulte en un centro médico de la zona.
El apoyo de familiares y amigos también puede ayudar a aliviar el miedo y la ansiedad. Haz saber a tus seres queridos cómo te sientes y qué pueden hacer para ayudarte.
Adicional: La vida después del ictus
Fuente: Institutos Nacionales de Salud
El ictus es sistemáticamente una de las principales causas de muerte en Estados Unidos, es una de las principales causas de discapacidad en adultos y aparece en un amplio espectro de personas. Puede estar causado por el abuso de sustancias, el estrés, afecciones cardiacas, anomalías genéticas y comorbilidades médicas. Cuando se tratan con terapias individualizadas y programas orientados a objetivos, los efectos del ictus pueden superarse. El SNC se centra en reconstruir las habilidades vitales, ayudando a las personas a volver a caminar, hablar, trabajar, razonar y desenvolverse en el mundo.
Encuentre un grupo de apoyo cerca de usted: Buscador de grupos de apoyo
Every Brain Injury is Different (The Broad Strokes of Stroke)
From Everyday Lives: Cuatro historias reales de ictus
Boletín mensual de CNS
Las últimas actualizaciones de CNS, incluidos eventos, información de la empresa y avances en la atención al paciente.
La visión desde dentro
Revista trimestral dedicada a la investigación sobre lesiones cerebrales, rehabilitación y avances en este campo.
Inscríbase en uno o en ambos para mantenerse informado de las novedades sobre lesiones cerebrales y recuperarse